爱吃辣的人不容易得糖尿病?是真的!但是有一个前提......
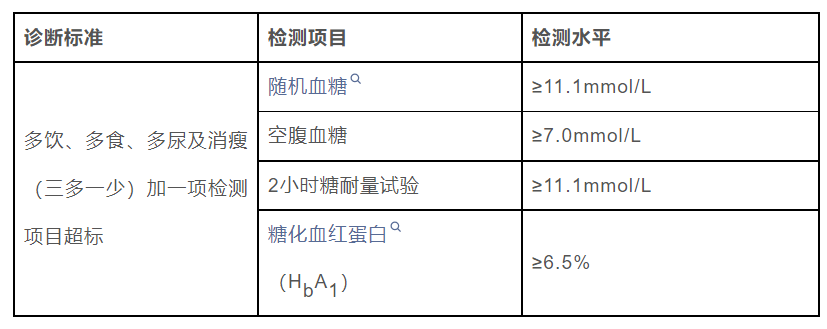
全球糖尿病在 20 岁~ 79 岁成人中的患病率为 8.3%,患者人数已达 3.82 亿,其中 80% 在中等和低收入国家。 中国 18 岁及以上成人糖尿病患病率已高达 11.6%,意味着,每10位中国成年人中,就有1位患有糖尿病。 更严重的是,在中国,糖尿病患者知晓率仅为 30.1%,这意味着我国1.14亿糖尿病患者中,有约 8000 万人不知情。 最近,上海交通大学附属瑞金医院有一个有意思的发现:吃辣能改善血糖。 这项研究基于覆盖全国所有省份的 2 亿多中国人样本展开,分析了饮食偏好的地理分布与糖尿病风险之间的关系。 爱吃辣的人 真的更不容易得糖尿病吗? 研究结果显示:油炸、烧烤、甜食和糖尿病发病风险呈正相关,而辣却相反。也就是说,喜欢吃辣对于糖尿病反而是保护因素,能够显著改善空腹及餐后血糖。而「麻」虽然不能显著降低疾病的发病率,但也能一定程度上改善葡萄糖的代谢。 图源:pixabay 科研工作者也在不懈地探索中,有研究发现辣椒中的辣椒素与降低空腹血糖水平、胰岛素水平有关。 吃辣的食物会促进脂肪氧化、能量消耗,可能会在一定程度上减少糖尿病、肥胖等疾病发生的风险。 另有研究发现,辣椒可能会增加胰岛素受体的数量或者亲和力,提高胰岛素的清除率,改善餐后高胰岛素血症,所以经常吃辣的人出现餐后胰岛素血症的概率会更低。 也就是说,就目前的研究结果来看,爱吃辣确实可能对糖尿病比较友好。 所以,用“多吃辣”的方法来预防和治疗糖尿病,科学吗? 答案是否定的。 我们生活中常见的“辣食”,比如火锅、麻辣烫等除了辣之外,往往会同时有高油、高盐等问题。 所以在具体的食物选择上要注意坚持饮食清淡的原则,需要适度食辣。 图源:pixabay 除此之外,我国的糖尿病人群主要还是中老年人,胃肠道状况能不能接受辛辣食物的刺激是因人而异的。 如果平时吃了辣就肠胃不适,或是有其他不舒服,那就不建议吃辣。有慢性咳嗽、支气管炎扩张的人也不能吃辣,会有诱发哮喘的风险。 在身体能接受的情况下,可以适当多吃点辣。比如用辣椒代替一些重口味的调味品,就是比较健康的选择。 另外,还要注意避免重油重盐的烹饪方式。 关于糖尿病 你不得不知道的事 2023年11月14日是第17个联合国糖尿病日。今年的宣传主题是“了解风险,了解应对”。 掌握糖尿病知识很重要 一起来学习~ 为什么会得糖尿病? 糖尿病是一种遗传因素和行为因素长期共同作用所导致的慢性、全身性的代谢性疾病。 临床以高血糖为特征,主要由于胰岛素分泌不足或作用障碍引起的糖、脂肪、蛋白质等代谢紊乱。 糖尿病一般分为1型糖尿病、2型糖尿病、妊娠糖尿病及特殊类型糖尿病,其中90%以上是2型糖尿病。 糖尿病起病隐匿,会在患者身体不出现明显症状的情况下悄然发展,但若不能及时发现和治疗,糖尿病会逐步导致严重的并发症。 不良生活方式、不合理饮食及不科学运动等不健康行为会增加人们罹患2型糖尿病的风险。 怎么判断得了糖尿病呢? 我们需要了解糖尿病诊断标准(见下表) 如有多饮、多食、多尿及消瘦等症状且上述其中一项检测项目超标,则需要尽快到正规医疗机构做进一步检查。 我们强烈建议“健康”人群从40岁开始每年检测1次空腹血糖,糖尿病高危人群更需要定时关注自己的血糖水平。 符合以下任一因素的“非糖尿病”人群可纳入糖尿病高危人群: 1.超重与肥胖(BMI≥24和/或中心性肥胖) 2.糖尿病前期患者 3.高血压患者 4.血脂异常 5.糖尿病家族史 6.妊娠糖尿病史 7.巨大儿(出生体重≥4Kg)生育史 糖尿病有哪些常见并发症 糖尿病常见的慢性并发症主要包括大血管、微血管和神经病变,其中心血管疾病是糖尿病患者的主要死亡原因,糖尿病视网膜病变(DR)是成人失明的首要原因,糖尿病肾病(DKD)是终末期肾病的首要原因,糖尿病神经病变是非创伤性远端截肢的首要原因。 1 心血管疾病 糖尿病患者发生心血管疾病的风险增加 2~4 倍,而糖尿病也是心血管疾病的独立危险因素。 实际上,单纯严格控制血糖对减少 2 型糖尿病患者的心血管疾病发生及其死亡风险作用有限,尤其是病程长、年龄大和已经发生过心血管疾病或伴有多个心血管危险因素的患者。 只有对多重危险因素的综合干预才能显著改善糖尿病患者心血管疾病的发生和死亡风险。糖尿病确诊时及以后,应至少每年评估 1 次心血管疾病的危险因素,评估的内容包括心血管病史、年龄、吸烟、高血压、血脂紊乱、肥胖特别是腹型肥胖、早发心血管疾病家族史、肾脏损害(尿白蛋白排泄率增高等)、心房颤动(可导致卒中)。 2 糖尿病肾病 我国有 20%~40%的糖尿病患者合并糖尿病肾病。2 型糖尿病患者在诊断时就应进行肾脏病变的筛查,以后每年应至少筛查 1 次,包括尿常规、尿白蛋白/肌酐比值(UACR)和血肌酐 (计算肾小球滤过率)。1 型糖尿病患者一般5年后才会发生糖尿病肾病。 患者如果出现一些病情变化,需要考虑去肾脏科进一步治疗,比如糖尿病肾病进展至 4~5 期,肾小球滤过率短期内迅速下降、蛋白尿短期内迅速增加、肾脏影像学表现异常、合并难治性高血压等。 3 糖尿病视网膜病变 2 型糖尿病患者应在诊断后进行首次眼病筛查。1 型糖尿病患者在诊断后的 5 年内应进行综合性眼病检查。无糖尿病视网膜病变者以后至少每 1~2 年复查 1 次,有糖尿病视网膜病变者则应提高检查频率。 糖尿病视网膜病变和糖尿病肾病具有较强相关性,建议 2 型糖尿病患者发生糖尿病肾病时进行糖尿病视网膜病变筛查。对于筛查中发现的中度及中度以上的非增殖性糖尿病视网膜病变及增殖性糖尿病视网膜病变患者都应由眼科医师进行进一步诊治。 4 糖尿病神经病变 糖尿病神经病变是糖尿病最常见的慢性并发症,包括弥漫性神经病变、单神经病变、神经根病变和自主神经病变。2 型糖尿病确诊时、1 型糖尿病在诊断后 5 年应进行糖尿病神经病变筛查,随后至少每年筛查 1 次。 有典型症状者易于发现和诊断,最常见的早期症状包括疼痛和感觉异常等,但高达 50%的患者可能无症状,这需要通过体格检查和神经电生理检查来早期发现。 5 糖尿病下肢动脉病变和糖尿病足 下肢动脉病变(LEAD)是外周动脉疾病的一个组成成分,表现为下肢动脉的狭窄或闭塞。糖尿病患者与非糖尿病患者相比,发生下肢动脉病变的危险性增加 2 倍,且患病率随着年龄的增长而升高。 对于 50 岁以上的糖尿病患者,应该常规进行下肢动脉病变的筛查,对于伴有下肢动脉病变发病危险因素(如合并心脑血管病变、血脂异常、高血压、吸烟或糖尿病病程 5 年以上)的糖尿病患者应该至少每年筛查 1 次。 糖尿病足通常是在下肢动脉病变和神经病变基础上,出现了足部的感染、溃疡和组织的破坏,后果极为严重,因此,对所有糖尿病患者每年都要进行全面的足部检查,评估目前神经病变的症状和下肢血管疾病以确定溃疡和截肢的危险因素。 如何预防糖尿病? 在许多情况下,健康的饮食习惯和规律的身体活动可以帮助降低患2型糖尿病的风险,并改善糖尿病的症状。 01 保持健康体重 保持正常体重对于预防糖尿病至关重要,成年人体质指数(BMI),计算公式是体重/身高的平方(国际单位kg/㎡): 正常范围是18.5~23.9Kg/㎡ BMI在24~27.9Kg/㎡之间为超重 BMI超过28Kg/㎡为肥胖 除了BMI超标以外,也要关注中心性肥胖的问题: 我们把中国成人男性腰围≥90cm、女性腰围≥85cm的称为中心性肥胖。 中心性肥胖往往意味着内脏脂肪超标,更易带来糖尿病等健康问题。 建议超重或肥胖者应通过饮食和运动使自己体重达标。 02 合理膳食、营养均衡 糖尿病人的膳食干预非常重要,多数糖尿病人必须要减少热量的摄入,但也不能忽略各种必须的营养素的摄入。 做到“三减”——减盐、减油、减糖,可适当增加非淀粉类蔬菜、水果、全谷类食物,减少精加工谷类摄入,也可适当增加富含单不饱和脂肪酸和Omega-3多不饱和脂肪酸的食物(如鱼油、部分坚果及种子类); 尽量减少饱和脂肪酸的摄入(如牛、羊、猪等动物的脂肪,椰子油,棕榈油等); 富含反式脂肪酸(如人造黄油、油炸食物)的食物则应严格限制。 同时富含蛋白质的食物也可适当增加,常见的有肉、蛋、奶及奶制品、黄豆、豆腐、种子类蔬菜、谷物、坚果等,动物和植物蛋白类食物最好组合食用。 糖尿病患者的饮食可参照《中国糖尿病膳食指南(2022)》,做到合理饮食,主食定量(摄入量因人而异)。 03 保持科学合理的运动 合理的运动除了可以消耗掉多余的热量,保持吃动平衡,保持和降低体重外,还可以改善心肺功能、促进血液循环,增加能量消耗、加速糖类代谢、改善胰岛素抵抗等情况。 所有人群均需减少久坐时间,增加运动时间。建议每周至少有5天,每天半小时以上的中等强度运动(每周至少进行150分钟)如快走、慢跑、骑自行车等。 运动时穿着合适的运动鞋和服饰,需防止运动过程中出现低血糖和跌倒摔伤,要循序渐进,量力而行。 糖尿病患者要遵守合适的运动指导方法并及时作出必要的调整,血糖控制极差且伴有急性并发症或严重慢性并发症时,建议就诊并由专业医生开具运动处方。 04 关注血糖变化,主动接受糖尿病筛查 请留意可能的糖尿病症状,如: 过度口渴 频繁排尿 不明原因的体重下降 伤口愈合缓慢 视力模糊 缺乏精力 如果您有任何这些症状或属于高风险人群,请到正规医疗机构接受糖尿病筛查。 05 改变生活方式,享受快乐生活 对于已经患上糖尿病的患者,需谨听医嘱去改变自己的生活方式。 采取措施降糖、降压、调整血脂和控制体重,纠正不良生活习惯如戒烟、限酒、控油、减盐和增加体力活动; 在专业医生和/或护士的指导下开展自我血糖监测; 积极治疗糖尿病,平稳控制病情,延缓并发症,享受更快乐的生活。 对于有患上2型糖尿病风险的人来说,了解风险和应采取的措施对于支持预防、早期诊断和及时治疗至关重要。 对于已经患有糖尿病的人来说,意识到并获取正确信息以及最佳可用药物和工具来支持自我管理,对于推迟或预防并发症至关重要。